- �g�b�v
- ���̃T�C�g�ɂ���
- �������
- ����
- ������
- ��U�Q����ː����ËZ�p������
- ��U�P����ː����ËZ�p������
- ��U�O����ː����ËZ�p������
- ��T�U����ː����ËZ�p������
- ��T�T����ː����ËZ�p������
- ��T�S������ː����ËZ�p������
- ��T�R������ː����ËZ�p������
- ��T�Q������ː����ËZ�p������
- ��T�P������ː����ËZ�p������
- ��P�T������ː��Z�t�w�p���
- ��S�X������ː����ËZ�p������
- ��S�W������ː����ËZ�p������
- ��S�V������ː����ËZ�p������
- ��S�U������ː����ËZ�p������
- ��S�T������ː����ËZ�p������
- ��S�S������ː����ËZ�p������
- ��S�R������ː����ËZ�p������
- ��S�Q������ː����ËZ�p������
- ��S�P������ː����ËZ�p������
- ��S�O������ː����ËZ�p������
Last update 2017/04/28
���a60�N������w��w�����ː��Ȃ̖���ɗY�搶���A�n��S�{�݂̕��ː����Ê��҂�f�@���Ă��܂����B�����ŁA�e�{�݂̏Ǝː��ʂ̌v�Z���@���قȂ��Ă��邱�Ƃ��^��Ɏv���A�u�{�݊Ԃ̕W�������s���Ắv�Ƃ̂��Ƃ���A���a62�N7���Ɋ����̕��ː����ÂɌg����t�A�f�Õ��ː��Z�t���N3�`4��W�܂����Z�p�𗬂�}��ړI�Ŕ����a�����܂����B
����5�N1������Вc�@�l�����ː��Z�t���Â̌�����Ƃ��ĉ�����ďo�������܂����B
���̌�����́A��t�Ɛf�Õ��ː��Z�t�����͂��ĉ^�c���Ă������߁A��t�̗���A�Z�t�̗�����ĕ��ː����Âɂ��ċc�_���邱�Ƃ��ł��A������ɂ͊��͂��Ƃ��A�ߗׂ̌�����E����킸�����̐E�킪�Q���ł���A�J���ꂽ��Ƃ��Ă��܂��B
���̊e�n����10���̐��b�l��2���̌ږ₪�I�o����A������S�������ƂƂ��ɁA������J�Âɓ������ẮA�ē���̍쐬�A���t�A�i��i�s�A���쐬�܂ł����^���[�J�[�̎���肸�A�S�Ď���ōs���Ă��܂��B
�Ƃ�����A�Z�p�Ώd�ɂȂ肪���Ȍ�����ɂ����āA���ː����ÂƂ�������ȕ���Ƃ������ƂŁA���җl�̐S�̃P�A���܂g�[�^���Ȏ��Â�ڎw���Ď��g��ł��܂��B
��S�X������ː����ËZ�p������
| ������\ |
|---|
| ��_�s���a�@�ɂ����鍂���x���ː����Ñ��u�iNovalis Tx�j�̌���� ��_�s���a�@��ËZ�p���f�Ì����ȁ@�����m���M��@���ؓ��@�����G |
|
�y�i���z1�j����22�N3�����{�ɐV�K���ː����Î��������B2�j3�����{���NovalisTx������B3�j4�����{�`5�����{�Ɋ�b�r�[���f�[�^�𑪒�B4�j8�����Տ��g�p�J�n�B5�j9�����{�ɓ�����ᇂɑ��ASRT���J�n�B6�j10�����{�ɑO���B���ɑ��AIMRT���J�n�B7�j11�����{�ɔx��ᇂɑ��ASRBT���J�n�B �yIGRT�g�p�̊����zOBI�F11%, CBCT�F14%, Exac Trac�F75%, EPID�F25%�ł������B���@�ł͊��҂���̑S�g��Ԃ�_��ԁA�̈ʈێ��̏�ԓ����l�����A�Ջ@���ςɎg�������Ă���B �y�e�펡�Õ��ʁE��Z�ɂ�鏊�v���ԁz��ʏƎˁF����10��, ����SRT�i1�ӏ��j�F����15��, �O���BIMRT�i7��j�F����15���ł������B �y�O���BIMRT�ɂ�����畆�}�[�L���O��ExacTrac�̃Z�b�g�A�b�v�̔�r�z�畆�}�[�L���O�ɂ��Z�b�g�A�b�v�G���[��Ave.��S.D.��Ver.��2.24±1.76mm�ALong.��4.94±1.77mm�ALat.��1.51±1.18mm�AExacTrac�ł͂��ꂼ��0.14±0.12mm�A0.47±0.36mm�A0.27±0.23mm�ł���A�畆�}�[�L���O�ɂ��]���@�ɔ�ׁA�Z�b�g�A�b�v�̐��x�����P�����B�܂��AExacTrac��CBCT�Ƃ̈ʒu�덷��Ave.��Ver.��0.8mm�ALong��0.7mm�ALat.��0.7mm�ł������B �yOBI�ɂ�����摜���S��I.C.�̈�v�x�z��±0.3mm�O��ƍ����ʒu���x�ł������B �yExac Trac�ɂ�����摜���S��I.C.�̈�v�x�z��±0.4mm�O��ƍ����ʒu���x�ł������B �y�܂Ƃ߁z1�j���ː����Âɑ��銳�҂���̈ӎ��A�����x�͌��サ���B2�j����1��������̏��v���Ԃ͏]���Ɠ������A����ȏ�ł������B3�j���ː����ËƖ��Ɍg���Z�t�̋Ɩ��ʂ͑��������B4�jQA/QC�̎��Ԃ̊m�ۂ�����ꍇ������B5�j���Â��~���ɍs���ɂ́A���X�^�b�t�Ƃ̍X�Ȃ�A�g�Ƌ��͂��K�v�ł���B6�j���ҏ₻�̑��̐\������̓O��A���̋��L�͑厖�ł���B7�jIGRT�����y���������ɂ����Ă��A�Č������ǂ��J�E�`��ł̐��ʁA�畆�}�[�J�[�ɂ����Ǝ˖�ł̃Z�b�g�A�b�v�͔��ɏd�v�ł���B �y�Ō�Ɂz�����x���ː����Âɂ����āA�]���Ɠ��l�Ɏ��͋@�����i�A�V�X�e���S�̂̓�����x�A���S�������\���ɔc�����A���̎{�݂ɍ��������ǂ��^�p�@�̍����i���Ǘ����̖ڂɌ����Ȃ���������������s�����Ƃ��A���ǂ����Â��s����ŏd�v�ł���Ǝv����B |
|
| |
| ����u���P |
|---|
| �č��̕��ː����Õi���Ǘ��̐��`�Z�����w��ʂ��Č����Ă������́` ���c�ی��q����w��ÉȊw�����ː��w�ȁ@�����@�с@�����搶 |
|
�{�M�ł͉i���ɂ킽���ĕ��ː���ᇈ�C���ː��Z�t�C�Ō�t�ɂ��`�[�����[�N�ɂ���ĕ��ː����Â�S���Ă������C�������S�Ǘ��E�i���Ǘ�����̗�����ӂ݁C�ߔN�ł͈�w�����m����ː����Õi���Ǘ��m�Ƃ������i���Ǘ��ɓ��������F�莑�i���ݗ�����C���̐E�������ԂɔF�m�������D ����2010�N7������8���܂ł̊ԁC�č��̃~�l�\�^��w�ɒZ�����w�����C��w�����m�Ƃ��Č��r��ςދ@����D�{�e�ł͂��̌o�������ƂɁC�č��̕��ː����Ñ̐��Ɗe�E��̖�������ѕ��ː����Õi���Ǘ��̐��ɂ��ďq�ׂ�D 2. �~�l�\�^��w��w�����ː���ᇉ� �~�l�\�^��w��w�����ː���ᇉȂɂ͈�w������������C���͂��̈�w��������Fellow�Ƃ��đ؍݂����D�����̃X�^�b�t�̓L�����p�X���ɂ���~�l�\�^��w��ÃZ���^�[(UMMC)�ɂėՏ��⌤���ɏ]�����Ă���DUMMC�ɂ͕��ː����Ë@�Ƃ��Ē���������(Varian�CElekta)�Q��C�g���Z���s�[1��C�K���}�i�C�t�P�䂨��э����ʗ��������Ǝˑ��u(HDR)1�䂪����C���ː����Ìv�摕�u�Ƃ���6��(Eclipse�CPinnacle�CTomoplan)��L���C�V�~�����[�V�����p��Philips�А��̑���a16��}���`CT��p���Ă���D1���̕��ː����Ê��Ґ���80�����x�ŁC���̂���IMRT�Ȃǂ̍����x�Ǝ˂�25-30�����x�ł���D 3. �č��̕��ː����ÂɊւ���E�� UMMC�ŕ��ː����ÂɊւ��E��Ɩ�����Table.1�Ɏ����D�\�Ɏ����ق��ɐ����̃��W�f���g�C������G���W�j�A�⎖���������݂��Ă���C���{�ɔ�ׂđ����̐E��E�l�ނŕ��ː����ÂɎ��g��ł���D���{�ƈ�Ԃ̈Ⴂ�́C���ʌv�Z�m�Ƃ����E�킪���݂��邱�Ƃł���D�č��̕��ː����Â̋Ɩ��̗���͊��S�ɕ��Ƃ���Ă���C�e�E��̋Ɩ��͖��m�ɂ���Ă��Ċ�{�I�ɒS���Ɩ��ȊO�̂��Ƃɂ͗�������Ȃ��D���ۂ̕��ː����Â̗����Fig. 1�Ɏ����D 4. �č��̈�w�����m�̋Ɩ��`�� �č��̈�w�����m�̋Ɩ��͇@�Տ���w�����Ɩ��C�A���ː��Ǘ��C�B��w��������C�C�����y�ъJ���̑傫��4�ɕ�������D�@�Տ���w�����Ɩ��Ƃ́C�a�@�ɋΖ����Ă��镨���m�̑������s���Ɩ��̂��ƂŁC��ʓI�ɓ��{�̕����m�ɐZ�����Ă���Ɩ��`�ԂƓ��l�ł���D���e�Ƃ��ẮC���Ìv���`���[�g�`�F�b�N�C���ÑO�Ǝ˘^�m�F����ъe��i���Ǘ��ł���D�e��i���Ǘ��ɂ��Ă͕��ː����Ë@���ꂼ��ɒS���̕����m������U���C���̕����m���ӔC�������ē���_���C����_���C��N�_���Ȃǂ����{���Ă����D�`���[�g�`�F�b�N�⎡�ÑO�Ǝ˘^�m�F�͓��{�̕����m�ɂ͗]�����݂̂Ȃ����̂�������Ȃ��D�A���ː��Ǘ��Ƃ́C���HDR�����ʗ��������Ǝ�(LDR)�̐����Ǘ���Ǝˎ��̊����肨��ю{�݂̊Ǘ����s�����Ƃ��w���D�����̎���ꂩ�略�o���܂ł̗���₻�̒���̍쐬�͈�w�����m�ɂ���čs���Ă����D�B��w��������Ƃ́C��w�������ɍݐЂ���w����W�f���g�ɑ��鋳������I�i���Ǘ����s�Ȃ��Z�p�҂ɑ��鋳��C����Ǝ˂ɂ����镨���I���ʂ̎w���ł���D���ɁC��w�����m�̗{���R�[�X�����݂����w��w��a�@(���{�ł̓���@�\�a�@)�ł͂��̋Ɩ��̃E�F�C�g�������D�C�����ƊJ���ɂ��ẮC��b��Տ��ł̌�����V�K�Z�p�̊J������т����̘_���̎��M�ł���D�������C�S�Ă̕����m�����l�̋Ɩ����s���Ă���Ƃ͌���Ȃ��D�č��̈�w�����m�͌ٗp�_��ɂ���ăE�F�C�g�����܂�C�N�x���ƂɋƐѕ]�������D�Ⴆ�C�Ɩ�����(Duty��)��Clinical�FResearch��90%�F10%�Ō_��̂Ȃ�C�Տ���w�����Ɩ���9���Ō����J��������1���s�����Ƃ���{�I�`���Ƃ������Ƃł���D���̃X�^�C���͖��Ԃ̕a�@�ɋ߂��w�����m�ɑ����D���̂悤�ɁC�S�Ă̕����m���������Ƃ����Ă���킯�ł͂Ȃ��C�ɒ[�ȏꍇ�ł͑S���a�@�Ɍ���Ȃ������m�����݂���C���̋t���l������D�����̓_�����{�Ƒ傫���قȂ���̂ł������D 5. �܂Ƃ� �@���{�̕��ː����Õi���Ǘ��V�X�e���Ɣ�r����ƁC���ː����ÂɎ��g�ސE���l�����͈قȂ�C�P���ɔ�r���邱�Ƃ͂ł��Ȃ��D��������Ԓ��ڂ��ׂ��͊��S���Ɖ����ꂽ�V�X�e���Ƃ������Ƃł���D�e�E�킪�S���Ɩ����ꌳ�����Đ��s���邱�ƂŐ�剻���i�ނ��C���ʂł͎��Â̗���S�̂��݂�E�킪���݂��Ȃ��Ƃ������Ƃ���������D�č��̃V�X�e�������̂܂ܓ��{�Ɏ�荞�ނ��Ƃ́C����ł͂ƂĂ�����C���{�͌����ɑ������l�����ŕi���Ǘ��̐����m�����Ă������Ƃ��]�܂����ł��낤�D 6. �ӎ� �@���̂��т͂��̂悤�ȋ@���^���ĉ��������C�����ː����ËZ�p������̐��b�l�̕��X���͂��߁C�N���̂��Z�����Ƃ����ɎQ����������������̊F�l�ɐ[�����ӂ������܂��D  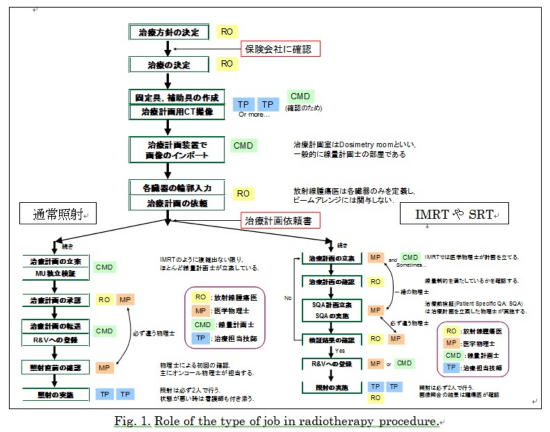 |
|
| |
| ����u���Q |
|---|
| ���ː��Ö@������ɊŌ�t���ł��邱�� �ؑ�L�O�a�@�@�Ō암�@�����������i���ː����Î��j
������ː��Ö@�Ō�F��Ō�t�@����@�F�T�搶 |
|
2010�N�ɑS�����ƂȂ�A������ː��Ö@�Ō�F��Ō�t�ɔF�肳�ꂽ�B�������A���ː��Ö@��������������钆�A���ː��Ö@�Ɋւ��Ō�t�̑��݂�K�v���́A�܂��܂��F������Ă��Ȃ��̂�����ł���B����́A���ː��Ö@�ɂ�����Ō�t�̐�含�ɂ��ďЉ��B ��������ː��Ö@�Ō�F��Ō�t�� ���݁A�S����30���̂�����ː��Ö@�Ō�̔F��Ō�t���������Ă���B����܂ŁA���ː��Ö@�̌���͈�t��Z�t�ɔC�����A�Ō�t�̖��������m�łȂ��������߁A�Ō�t�s�݂ł����߂��邱�Ƃ����X�������B�܂��A���ː��Ö@�Ō�Ɋւ��鏑�Ђ⌤���͏��Ȃ��A���s���낵�Ȃ���Ō�P�A�����H���Ă����B�ߔN�A���ː��Ö@�͎��ËZ�p��u�̐i���ɂ��A��������Ǐ�ɘa�܂ŕ��L�����ɓK�������悤�ɂȂ�A�Z���t�P�A�w������I�ȊŌ������ł���A���Ì��ʂ��ő���ɓ����A��ɂ����Ȃ����Â�ł��邽�߁A������ː��Ö@�Ō�F��Ō�t�ւ̊��҂����܂��Ă���B ���҂����\�͂́A������ː��Ö@�̎��Éߒ��ɑΉ����Đ����銳�҂Ƃ��̉Ƒ��̐g�́E�S���E�Љ�I�����A�Z�X�����g���A���Ì��ʂ��ő���ɓ��邽�߁A���ː��Ö@�̌����Ɋ�Â����Â��������A�L�Q���ۂ����ʓI�ɗ\�h�E�ɘa���A���S�ȕ��ː����Â̎��{���x��������I�Z�p�ł���B ���Ō�t�̐�含�� �@���ː��Ö@������́A���m�ւ̏Ռ��A���ː��ւ̌���A�݂��Ȃ����ÂŌ��ʂ̕s�m�����A���Ê��Ԃ������ɋy�ԁA�ӊ��L�Q���ۂɂ��p�n�k�̒ቺ��o�ϓI���ȂǗl�X�Ȗ���s��������Ȃ��玡�Â��s���Ă���B���̂��߁A���ː��Ö@�����z���A��������ߒ��ɂ�����Ō�t�̖����͂ƂĂ��d�v�ł���B �Ō�t�̖����͈ӎv����x���A�L�Q���ۂ̗\�h�Ɗɘa �A��̓I�Ɏ��Â��邽�߂̐��_�I�x�� �A���S�E���y����邽�߂̊������A���E��ɂ��`�[�����̒����A���퐶���̎w���⋳��Ȃǂ�����B���̒��ŁA���퐶���̎w���⋳��͊Ō�t�̐�含���ł�����������ʂł���B���ɕ��ː��Ö@�͒ʉ@�Ŏ��Â��邱�Ƃ��ł��A�������g�ŃP�A���邱�ƂŗL�Q���ۂ̗\�h��ɘa���}��邱�Ƃ���A���ÂƐ��������ѕt���A�V���������̃��Y���������Ă����������s�����Ƃ͏d�v�ƂȂ�B �@���퐶���̎w���⋳��́A���Â�����̔\�͂�C�t�X�^�C���ɍ��킹�����s�\�Ȏw���A���炪�K�v�ƂȂ�B�L�Q���ۂɂ��ĊŌ�t����w����������\���ɍs���Ă��A���ۂɂ͎w���������e�����s���Ă��Ȃ����Ƃ͑�������B�Ⴆ�A�z���ɔ畆�����o�����Ă������ɁA�u�m���͒��ߕt���Ȃ��A�������Ƃ������̂𒅂ĉ������v�Ƃ����w���͔畆���̈����h�~�ɂ͕K�v�ł��邪�A�l�N�^�C��C�V���c�̒��p���K�v�ȉc�ƃ}����������w���������e�͎��s�ł��Ȃ��ł��傤�B���̂��߁A�w��������e�́A���Â�����₻�̉Ƒ����w���œ����m�����u����Ȃ玄�ɂł���v�Ǝ����̐����Ɏ����������e�ɂ��Ă����K�v������B�܂��A���Â�����₻�̉Ƒ��ƈꏏ�ɍl���邱�ƂŐM���W�̍\�z�A���s�ӗ~�̌���ɂȂ���B ���R�~���j�P�[�V������ �@�Ǝ˂���Z�t�́A�Ō�t�ɂƂ��ďd�v�ȏ��𑽂������Ă���B�����A���ː��Ö@������Ɗ�����킹�邽�߁A��̕\��A���͋C�A���C�Ȃ��ꌾ�⓮��̕ω��ɋC�Â����Ƃ�����B�܂��A�̈ʂ𐮂��邱�ƂŔ畆��ɂ݂̕ω��ɋC�Â����Ƃ������B�����̏��͊Ō�ɂ����Ă����ɏd�v�Ȃ��̂ƂȂ�B���̂��߁A�Z�t�ƊŌ�t���ǂ��R�~���j�P�[�V�������Ƃ�A�������L���邱�Ƃ͑�ł���B �������Ɂ� �ߔN�A���ː��Ö@������͑������Ă��邪�A���ː��Ö@�̌���ɊŌ�t��z�u���Ă���{�݂͏��Ȃ��B�܂��A�z�u����Ă���������ƃ��[�e�[�V�����Ζ����t�Ɩ������S�ł���B������ː��Ö@�Ō�F��Ō�t�Ƃ��ĕ��ː��Ö@�Ɋւ��Ō�t��������悤�ɊŌ�̕K�v�����含���L�߂Ă����K�v������B |
|
| |
| ���ʍu�� |
|---|
| ���̍l������ː����Á@�`50�N�̗Տ��o������` �y��s�������a�@�@���ː���
�i���m������Z���^�[���_�@���j �X�c ᩎO�搶 |
|
|
|
| |



